|
|
La différenciation des syndromes (bianzheng) dans la myasthénie auto-immune
Résumé : La myasthénie est une maladie auto-immune qui affecte la jonction neuromusculaire et peut toucher n'importe quel muscle. Elle se traduit par une faiblesse et une fatigabilité musculaires d'intensité et de durée variables. L'évolution est variable, par poussées de gravité variable, avec des rémissions plus ou moins complètes ou des exacerbations imprévisibles, aboutissant à un handicap extrêmement variable selon les individus. Connaître les différents tableaux cliniques zheng permet de traiter la myasthénie auto-immune par acupuncture dans le cadre de la médecine intégrative. Summary : Myasthenia gravis is an autoimmune disease that affects the neuromuscular junction and can affect any muscle. It results in muscle weakness and fatigability of varying intensity and duration. The course is variable, with crisis of varying severity, with more or less complete remissions or unpredictable exacerbations, resulting in a highly variable disability depending on the individual. Knowing the different clinical syndromes zheng allows to treat myasthenia gravis by acupuncture as a part of integrative medicine. Introduction Décrite pour la première fois au XVIIe siècle, la myasthénie auto-immune, aussi appelée myasthenia gravis est une maladie rare qui touche 20 personnes sur 100 000 [1]. Elle touche entre 3 000 à 4 000 patients en France : 3 femmes pour 2 hommes et peut débuter à tout âge, avec deux pics de fréquence : avant 35 ans et après 50 ans. La myasthénie auto-immune selon la médecine occidentale Signes cliniques La myasthénie peut revêtir différentes formes selon l'atteinte clinique (myasthénie purement oculaire, myasthénie généralisée), selon l'âge de début : début précoce (en dessous de 40 ans) ou tardif (après 40 ans). Elle peut se manifester par une diplopie, un ptosis, une dysarthrie, une faiblesse à la mastication, des difficultés à déglutir, une faiblesse des muscles des membres, du cou et/ou du tronc, une insuffisance respiratoire. Diagnostic La validation du diagnostic est clinique, biologique, électromyograhique et pharmacologique.
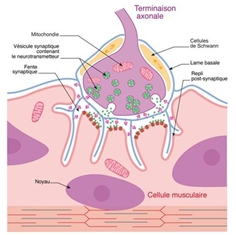
Les symptômes sont dus à un défaut de transmission de l'influx nerveux entre le nerf et le muscle, au niveau de la jonction neuromusculaire (JNM). Les influx nerveux n'arrivent pas à déclencher une action musculaire. Les personnes atteintes de myasthénie fabriquent des auto-anticorps ciblant les protéines de la membrane post-synaptique des muscles striés squelettiques (voir figure 1). La principale cible de l'auto-immunité dans la myasthénie est le récepteur de l'acétylcholine (RACh) situé dans la JNM : anticorps antiRAch (+) dans plus de 80% des cas. Parmi les patients séronégatifs antiRACh (-), 37,5% à 70% ont des anticorps anti-MuSK (Muscle Kinase receptor). Récemment, des auto-anticorps à LRP4 (lipoprotein receptor-related protein 4) ont été détectés en proportions variables chez les patients à la fois séronégatifs antiRACh (-) et anti-MuSK (-). Comme pour de nombreuses maladies auto-immunes, la myasthénie a une étiologie multifactorielle, résultant d'interactions complexes entre les facteurs génétiques et environnementaux. Parmi les facteurs environnementaux, les infections virales pourraient jouer un rôle central dans l'auto-immunité, ce qui peut conduire à l'inflammation et la réponse auto-immune adaptative. Chez les patients myasthéniques, les signes d'inflammation chronique et les infections virales persistantes dans le thymus sont fortement en faveur de l'hypothèse selon laquelle, dans le cadre d'un terrain génétique sensible, les réponses immunitaires innées intrathymiques aux infections pathogènes pourraient contribuer à l'étiologie de la myasthénie [2]. La suite en suivant le lien ci-dessusComparateur mutuelle santé, prévoyance : devis gratuit et sans engagementComparer les tarifs, les garanties et les remboursements des meilleures mutuelles santé du marché et trouver la meilleure complémentaire santé adaptée à vos besoins et celle de votre famille. |
Estimez cet article |
- Comparateur mutuelle
- Mutuelle
- Mutuelle santé
- Mutuelle et prévention
- Mutuelle Assurance
- Meilleure mutuelle
- Santé, Bien-être
- Solidarité
- Emploi Mutuelle
- Emploi Handicapé




 del.icio.us
del.icio.us Digg
Digg